درمان زخم
زخم نوعی اختلال در ساختار و عملکرد طبیعی پوست و ساختار بافت نرم است.برای اطمینان از بهبودی مناسب در طی مراحل مورد انتظار، بستر زخم باید به خوبی عروق زایی کند ، عاری از بافت تخریب شده ، عفونت و رطوبت باشد. پانسمان زخم اگر فضای مرده را از بین ببرد میتواند به روند بهبودی کمک کند، ترشحات را کنترل کند، از رشد بیش از حد باکتری ها جلوگیری کند، تعادل مایعات مناسب را تضمین کند، مقرون به صرفه باشد و برای بیمار یا کادر درمانی قابل استفاده باشد. زخم هایی که بهبودی سریعی دارند مثل زخم با بافت گرانوله شده می توانند بسته یا پوشانده شوند. همه زخم ها با میکروب ها کلونیزه می شوند. با این حال، همه زخم ها عفونی نیستند.
بسیاری از عوامل موضعی و درمانهای جایگزین به منظور بهبود محیط زخم وجود دارند و اگرچه یافته های قطعی در این مورد وجود ندارد اما می توانند در شرایط خاص مفید باشند.
در اینجا اصول اولیه و گزینه های موجود برای مدیریت زخم های مختلف بررسی خواهد شد. استراتژیهای مدیریت زخم برای درمان زخمهای خاص در بررسیهای موضوعی جداگانه مورد بحث قرار خواهد گرفت.
مراقبت پزشکی در درمان زخم
نقش آنتی بیوتیک ها : انتظار می رود همه زخم ها با میکروب ها کلونیزه شوند. با این حال، همه زخم ها با میکروب ها آلوده نمی شوند. بنابراین، درمان آنتی بیوتیکی برای همه زخمها توصیه نمیشود و باید برای زخمهایی که از نظر بالینی عفونی به نظر میرسند اختصاص داده شود. هیچ مدرکی برای حمایت از درمان آنتی بیوتیکی به عنوان “پیشگیری” در زخم های مزمن غیر عفونی یا برای بهبود پتانسیل ترمیم زخم ها بدون شواهد بالینی عفونت وجود ندارد. علائم بالینی عفونت زخم که ممکن است نیاز به درمان آنتی بیوتیکی داشته باشد شامل علائم موضعی (سلولیت، رگه های لنفاوی، چرکی، بد بو، گانگرن مرطوب، استئومیلیت) و سیستمیک (تب، لرز، حالت تهوع، افت فشار خون، هیپرگلیسمی، لکوسیتوز، تغییر در وضعیت ذهنی) است.
کنترل قند خون: بیشتر پزشکان هنگام درمان زخم ها، کنترل قند خون را در اولویت قرار می دهند، اگرچه شواهد بالینی مستقیمی از تاثیر کنترل قند خون کوتاه مدت که به طور مستقیم بر پتانسیل بهبود زخم تأثیر بگذارد وجود ندارد.
بیمارانی که در معرض خطر ایجاد زخم های مزمن هستند، اغلب دارای بیماری های همراه با حالت های نقص ایمنی (مثلا دیابت) هستند و ممکن است علائم کلاسیک سیستمیک عفونت مانند تب و لکوسیتوز را در تظاهرات اولیه نداشته باشند. در این بیماران، هیپرگلیسمی ممکن است معیار حساس تری از عفونت باشد.
جراحی برداشتن بافت های مرده یا آلوده و مواد خارجی زخم برای جلوگیری از عفونت:
زخم هایی که بافت، آلودگی یا مواد بخیه باقیمانده را در خود دارند، قبل از اقدامات دیگر ، نیاز به برداشتن بافت های مرده یا آلوده و خارج سازی مواد خارجی زخم برای جلوگیری از عفونت دارند.
زخمهای تروماتیک حاد ممکن است دارای لبههای بیقاعده یا مواد خارجی در داخل زخم باشند و زخمهای جراحی که جدا شدهاند ممکن است دارای ترشحات عفونی، آلودگی روده یا عضله نکروزه یا پوسته های فیبری باشند. این مواد با تحریک تولید متالوپروتئازهای غیرطبیعی و مصرف منابع موضعی لازم برای التیام، مانع از بهبود زخم می شوند.
ویژگیهای زخمهای مزمن که از پاسخ سلولی کافی به محرکهای ترمیم زخم جلوگیری میکنند عبارتند از: تجمع بافت از بین رفته، کاهش آنژیوژنز، بافت هیپرکراتوز، اگزودا و تشکیل بیوفیلم (یعنی رشد بیش از حد باکتری در سطح زخم). اکثر زخم ها اغلب نیاز به جراحی برای خارج سازی بافت مرده یا اجسام خارجی برای فراهم سازی یک محیط مناسب برای زخم دارند. برای آن دسته از بیمارانی که ممکن است امکان جراحی وجود نداشته نباشد، لایه برداری آنزیمی یا بیولوژیک (لارو) ممکن است برای کاهش مصرف آنتی بیوتیک و در عین حال کاهش پیچیدگی درمان مفید باشد. این مداخلات ممکن است در فاصله زمانی بین جراحی های سریالی نیز مفید باشد.
آماده سازی بستر زخم در درمان زخم
آماده سازی بستر زخم ، ترمیم و بازسازی بافت آسیب دیده را تسهیل می کند و ممکن است عملکرد محصولات مراقبت از زخم اختصاصی و جایگزین های بافت بیولوژیکی پیشرفته مثل پیوند پوست را بهبود ببخشد.
شستشو: شستشو با مایع برای کاهش بار باکتریایی و حذف مواد اضافی مهم است و باید بخشی از مدیریت معمول زخم باشد. شستشو با فشار کم را می توان در هر محیطی با استفاده از سرنگ یا پمپ های شستشو که به انتهای سرم متصل می شوند انجام داد، در حالی که شستشو با فشار بالا معمولاً در محیط جراحی با استفاده از یک پمپ شستشوی مخصوص انجام می شود.
شستشوی کم فشار معمولاً برای حذف مواد از سطح بیشتر زخم ها کافی است. کاهش بار باکتریایی با استفاده از شستشو با پمپ در زخم های مزمن اندام تحتانی ثابت شده.
در مطالعات حیوانی، حتی فشار بالاتر، باکتری ها همراه مایع شستشو به بافتهای مجاور نمی روند. در یک مدل تجربی، شستشوی پرفشار سطوح باکتریایی را بیش از شستشوی کم فشار کاهش داد (میانگین کاهش باکتری، 70 در مقابل 44 درصد) بدون افزایش میزان باکتری در خون.
برای زخم های بسیار آلوده، مزایای کاهش بار باکتریایی ممکن است از خطر آسیب احتمالی بافت مجاور مرتبط با استفاده از شستشو با فشار بالا بیشتر باشد. اگرچه شستشو با فشار بالاتر ممکن است منجر به آسیب بافتی موضعی و افزایش ادم بافتی شوند، اما شواهد خاصی در دسترس نیست که فشاری دقیق را به عنوان فشار بین مرز سود و زیان در این نوع شستشو در نظر گرفته شود.
هیچ شواهد سطح بالایی برای توجیه استفاده از هر افزودنی خاص به مایع شستشو و یا هیچ افزودنی خاصی نسبت به دیگری وجود ندارد. این عمل شستشو و حجم شستشو است که فواید مثبتی را به همراه دارد. معمولاً از نرمال سالین استفاده می شود. با این حال، بررسی های سیستماتیک تفاوت قابل توجهی در میزان عفونت برای آب لوله کشی در مقایسه با سالین برای تمیز کردن زخم پیدا نکرده است.
افزودن ید رقیق یا محلول های ضد عفونی کننده دیگر (مانند کلرهگزیدین، پراکسید هیدروژن، هیپوکلریت سدیم) معمولاً لازم نیست.چنین افزودنی هایی کمترین اثر را در برابر باکتری ها دارند اما برخی، ممکن است مانع از بهبود زخم شوند.
جراحی — دبریدمان برش تیز از چاقوی جراحی یا سایر ابزارهای تیز (مانند قیچی یا لهله های مخصوص برداشت بافت(curette) ) برای برداشتن بافتهای از بین رفته و بافتهای اضافی انباشته شده استفاده میکند. جراحی بافتهای مرده و خارجسازی اجسام خارجی، احتمال عفونت زخم های ناشی از برش مزمن را کاهش می دهد و انقباض و اپیتلیال شدن زخم را تحریک می کند.
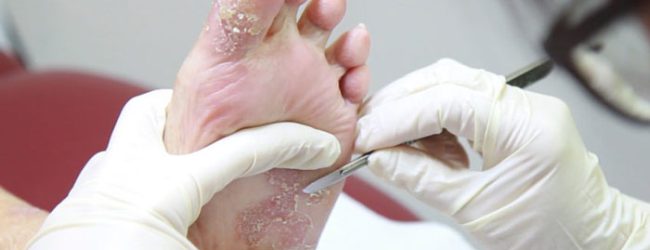
دبریدمان زخم
جراحی همچنین در مدیریت زخمهای مزمن غیر التیامبخش برای برداشتن بافت عفونی، بهبود لبههای آسیبدیده زخم یا آماده کردن بستر مناسب برای بافت عمیق برای کشت و آسیبشناسی استفاده میشود.جراحی های پشت سر هم و متوالی در شرایط خاص و در صورت لزوم، میتواند روند بهبودی را سرعت ببخشد.
آنزیمی — لایه برداری آنزیمی شامل اعمال عوامل آنزیمی بر روی سطح زخم است. بسیاری از این آنزیمها به صورت تجاری در دسترس هستند ، اما نتایج مطالعات بالینی ضد و نقیض هستند و استفاده از آنها همچنان بحث برانگیز است. نرخ بهبود زخم با استفاده از اکثر عوامل موضعی، از جمله آنزیم های لایه بردار بهبود نمی یابد. با این حال ، کلاژناز ممکن است مهاجرت سلولهای اندوتلیال و کراتینوسیتها را تقویت کند، در نتیجه رگزایی و اپیتلیال شدن را بهعنوان مکانیسم اثر تحریک میکند، نه اینکه بهعنوان یک عامل لایه بردار دقیق عمل کند. همچنین در بیمارانی که نیاز به لایه برداری سطح زخم دارند اما کاندید جراحی نیستند، گزینه خوبی می باشد.
بیولوژیک — روش دیگری برای جراحی لایه برداری زخم استفاده از لارو مگسِ دمنده گوسفند است.

لارو درمانی
لارو تراپی را می توان به عنوان پلی بین روش های لایه برداری دانست. لارو تراپی را برای لایه برداری زخم های مزمن زمانی که امکان جراحی وجود ندارد یا نمی توان آن را انجام داد، میتوان استفاده کرد. لارو درمانی همچنین ممکن است مدت درمان آنتی بیوتیکی را در برخی بیماران کاهش دهد.
لارو درمانی در درمان زخم های فشاری ، زخم های وریدی مزمن، زخم های دیابتی و سایر زخم های حاد و مزمن استفاده می شود. لاروها آنزیمهای پروتئولیتیک ترشح میکنند که بافت نکروزه را به مایع تبدیل میکند، که متعاقباً بلعیده میشود و بافت سالم را دست نخورده باقی میگذارد. تحقیقات پایه و بالینی نشان میدهد که لارو درمانی مزایای بیشتری دارد، از جمله اثر ضد میکروبی و تحریک بهبود زخم. با این حال، کارآزماییهای تصادفیسازی شده کاهش ثابتی در زمان بهبود زخم در مقایسه با درمان استاندارد زخم (مانند جراحی، هیدروژل، پانسمانهای مرطوب) پیدا نکردهاند. به نظر می رسد که لارو درمانی از نظر هزینه حداقل معادل هیدروژل باشد.
پانسمان لارو تراپی شامل استفاده از یک پانسمان محیطی و یک پوشش مشبک (شیفون) است که به هدایت لاروها به داخل زخم و محدود کردن جابجایی آنها کمک می کند. لاروها معمولاً هر 48 تا 72 ساعت تعویض می شوند. یک مطالعه که لارو تراپی را در زخم های مزمن وریدی ارزیابی کرد، هیچ مزیتی برای ادامه لارو تراپی بیش از یک هفته پیدا نکرد. بیماران به طور تصادفی به درمان انگل (n = 58) یا درمان معمولی (n = 61) اختصاص داده شدند. تفاوت در درصد اسلاف در گروه لارو تراپی در مقایسه با گروه شاهد در روز 8 (67 در مقابل 55 درصد) به طور قابل توجهی افزایش یافت، اما در 15 یا 30 روز خیر.
لاروها را همچنین میتوان در یک “کیسه زیستی” پیش ساخته که به صورت تجاری موجود است، استفاده کرد که کاربرد و تغییر پانسمان را تسهیل میکند. کارآزماییهای تصادفیسازیشده برای مقایسه «محدوده آزاد» با لاروهای حاوی کیسه ی زیستی در لارو درمانی زخمها انجام نشده است.
یکی از معایب اصلی لارو درمانی به برداشت های منفی در مورد استفاده از آن توسط بیماران و کارکنان مربوط می شود. یکی از نگرانی های بیماران این است که لاروها می توانند از پانسمان فرار کنند، درحالیکه این امر به ندرت اتفاق می افتد.
یک مطالعه نشان داد که تقریباً 50 درصد از بیماران نشان دادند که درمان زخم مرسوم را به لارو تراپی ترجیح می دهند، 89 درصد از بیمارانی که به طور تصادفی با لاروتراپی مورد درمان قرار گرفتند گفتند که دوباره تحت درمان لارو قرار خواهند گرفت. درد یا ناراحتی موجود در پانسمان با لارو تراپی ممکن است 20 درصد از افراد را پشیمان کند.
پانسمان زخم:
زخم هایی که دارای نقص های بزرگ بافت نرم هستند ممکن است دارای فضای مرده ای بین سطح پوست سالم و پایه زخم باشند. این زخم ها به صورت تخریب شده توصیف می شوند. اندازه زخم در پایه خود بزرگتر از سطح پوست است. هنگام توصیف زخمهای داخلی که سطح زمم کوچکتر از پایه است ،در قسمت کف پا، استفاده از یک قیاس صفحه ساعت برای نشان دادن جهت و محل تخریب میتواند مفید باشد. ساعت دوازده (یا بالای یک ساعت) به صورت دیستال در جهت انگشتان پا، ساعت 6 (یا پایین ساعت) به صورت نزدیک در جهت پاشنه پا، ساعت 3 میانی است و ساعت 9 جانبی است. وجود بافت نکروزه نشان دهنده نیاز به جراحی برای کاهش احتمال عفونت و جلوگیری از عواقب آن است.
اگرچه هیچ آزمایش خاصی برای مقایسه زخمهای بستهشده با زخمهای باز وجود ندارد، پانسمان زخم یک مراقبت استاندارد اساسی در نظر گرفته میشود. پانسمان زخم های مرتبط با فضای مرده قابل توجه یا تخریب برای کاهش فضای مرده فیزیولوژیکی و جذب مجموعه ترشحات -سرم و کاهش خطر عفونت مهم است. پانسمان همچنین می تواند یک تکنیک پانسمان موقت موثر بین جراحی های سریالی برنامه ریزی شده باشد.
برای پانسمان سنتی اغلب از یک گاز برای پانسمان زخمها استفاده میشود تا به بافت از بین رفته از بستر زخم برای بهبودی کمک کند. گاز با نمک معمولی یا آب لوله کشی مرطوب می شود و روی زخم قرار می گیرد و با لایه های خشک گاز پوشانده می شود. همانطور که گاز مرطوب شده خشک می شود، به بافت های سطحی می چسبد، که پس از تعویض پانسمان جدا می شوند. تعویض پانسمان باید به اندازه کافی مکرر باشد که گاز به طور کامل خشک نشود، که می تواند دو تا سه بار در روز باشد. یکی از معایب پانسمان های گازی این است که می توانند بافت گرانوله در حال توسعه را نیز از بین ببرند و در نتیجه باعث آسیب مجدد شوند. بنابراین، زمانی که تمام بافت نکروزه برداشته شد و گرانوله شدن رخ داد، این پانسمان ها قطع می شوند.
بسیاری از موادی که به عنوان پانسمان موضعی برای زخم ها استفاده می شود (فوم ها، آلژینات ها، هیدروژل ها) را می توان به شکل زخم درآورد.
درمان موضعی
پس از پرداختن مناسب به دبریدمان بافت نکروز شده، تخلیه فشار، عفونت و ایسکمی،تعدادی درمان وجود دارد که ممکن است برای افزایش بهبود زخم مفید باشد.
فاکتور های رشد
فاکتور های رشد مهم برای بهبود زخم عبارتند از فاکتور رشد مشتق از پلاکت(FDGF) فاکتور رشد فیبروبلاست(FGF) و فاکتور تحریک کننده کلنی گرانولوسیت-ماکروفاژ(GM-CSF) و غیره(به اصول اساسی ترمیم زخم مراجعه کنید) فاکتور های رشد انسانی نو ترکیب توسعه یافته اند و به طور فعال برای درمان زخم های مزمن، عمدتا زخم هایی که اندام های تحتانی را تحت تاثیر قرار میدهند، مورد بررسی قرار میگیرد. مانند سایر روش های درمانی، فاکتور های رشد مجزا که در غیاب دبریدمان با کیفیت، خوب، کنترل عفونت و تخلیه در صورت لزوم اعمال میشوند، احتمالا در ارتقا بهبودی بی اثر هستند.
فاکتور رشد مشتق شده از پلاکت Becaplermin یک آماده سازی ژل PDGF است که تکثیر سلولی و رگ زایی را ترویج میکند و در نتیجه بهبود زخم را ارتقا میبخشد.
این دارو برای استفاده در ایالات متحده به عنوان یک درمان کمکی برای درمان زخم پای دیابتی تایید شده است و تنها عامل دارویی تایید شده برای درمان زخم های مزمن است.
فاکتور رشد در یک ژل موضعی کربوکسی متیل سلولز سدیم مبتنی بر آب تحویل داده میشود.
این دارو برای زخم پای دیابتی غیرعفونی، که به بافت های زیرجلدی گسترش می یابد و منبع عروقی کافی دارد، نشان داده شده است.
هشدار جعبه سیاه به نگرانی در مورد بخیمی اشاره میکند. با این حال احتمال بدخیمی کلی کم است.
عوارض بدخیمی این درمان ممکن است منعکس کننده استفاده از عامل در دوره های متعدد درمان و تغییر شکل انتخابی احتمالی زخم هایی باشد که از قبل در معرض خطر هستند.
یک مطالعه پس از بازاریابی نشان داد که میزان مرگ و میر ثانویه با بدخیمی در بیماران تحت درمان با سه لوله یا بیشتر(3/9 در مقابل 0/9 در هر 1000 نفر در سال) در مقایسه با گروه کنترل افزایش یافته است.(به مدیریت زخم پای دیابتی بخش عوامل رشد مراجعه کنید)
فاکتور رشد اپیدرمی
در یک مطالعه بر روی زخم های وریدی مزمن، استفاده موضعی از فاکتور رشد اپیدرمی نوترکیب انسانی با کاهش بیشتر در اندازه زخم (کاهش 7در مقابل 3درصد) و سرعت بهبود زخم بیشتر بوده است.(35در مقابل11درصد)
فاکتور تحریک کننده کلنی گرانولوسیت-ماکروفاژ تزریق داخل جلدی GM-CSF باعث بهبود زخم های مزمن پا از جمله زخم های وریدی میشود.
کارآزمایی که به طور تصادفی 60 بیمار مبتلا به زخم وریدی را به چهار تزریق هفتگی با 200 میکروگرم GM-CSF اختصاص داد، نرخ بهبود قابل توجهی در 13 هفته را نشان داد.
. GM-CSF در انواع مختلف زخم های مزمن برای ارتقا بهبودی استفاده شده است
ضد عفونی کننده ها و عوامل ضد میکروبی
برخی از داروهای ضد میکروبی موضعی ممکن است با مزایای بالقوه در جمعیت های بیمار منتخب مرتبط باشند.
خواص برخی از عوامل پرکاربرد به طور خلاصه در زیر بررسی شده است. بقیه به صورت جداگانه بررسی میشوند.
مبتنی بر ید
ید کدومش ید برای مثال ید و سرب یک ضدمیکروبی است که بار باکتریایی را در داخل زخم کاهش میدهد و با ایجاد یه محیط مرطوب زخم، التیام را تحریک میکند.
ید کادکسومر برای همه باکتری های گرم مثبت و گرم منفی باکتری کش است.
برای اماده سازی موضعی شواهدی وجود دارد که نشان میدهد ید کادکسومر نرخ بهبودی بالاتری نسبت به مراقبت های استاندارد ایجاد میکند اما احتمالا باید فقط برای استفاده کوتاه مدت در نظر گرفته شود.
بر پایه نقره
اگرچه نقره برای باکتری ها سمی است اما پانسمان های حاوی نقره در مقایسه با سایر پانسمان های موضعی زخم، فواید قابل توجهی نشان نداده اند.
یک مرور سیستماتیک با ارزیابی نقره موضعی در زخم های عفونی سه کارازمایی را شناسایی کرد که 847 شرکت کننده را لا پانسمان های مختلف حاوی نقره درمان کردند.
یک کارازمایی فوم حاوی نقره(contreet) را با فوم هیدوسلولار(allevyn) در بیماران مبتلا زخم پا مقایسه کرد.
دومی یک الرژینات حاوی نقره (silvercel) را به تنهایی(algosteril) مقایسه کرد.
کارازمایی سوم یک پانسمان فوم حاوی نقره (contreet) را با بهترین عملکرد موضعی در بیماران مبتلا به زخم های مزمن بررسی کرد.
پانسمان های فوم حاوی نقره به طور قابل توجهی بهبود زخم را با پانسمان های غیر حاوی نقره برای بهترین شیوه های محلی بهبود بخشیدند.
یا این وجود پانسمان های نقره توسط بسیاری از پزشکان برای کاهش الودگی سطح باکتریایی سنگین استفاده میشود.
عسل
عسل از زمان های قدیم برای درمان زخم ها استفاده میشده است. عسل به دلیل اسمولاریته بالا و غلظت بالای هیدروژن پراکسید دارای فعالیت ضد میکروبی وسیعی است.
محصولات عسل درجه پزشکی اکنون به صورت ژل، خمیر و اغشته به چسب، الرژینات و پانسمان های کلوئیدی در دسترس هستند.
براساس نتایج بررسی های سیستماتیک در ارزیابی عسل برای کمک به بهبودی در انواع زخم ها داده های کافی برای ارائه هرگونه توصیه برای استفاده معمول از عسل برای انواع زخم وجود ندارد. انواع زخم های خاص مانند سوختگی ممکن است مفید باشند، درحالی که سایر زخم ها مانند زخم های وریدی مزمن، ممکن است مفید نباشند.
مسدود کننده های بتا
کراتینوسیت ها گیرنده های بتا آدرنرژیک دارند و مسدود کننده های بتا ممکن است بر فعالیت انها اثر بگذارند و سرعت بلوغ و مهاجرت را افزایش دهند.
استفاده از مسدود کننده های بتا سیستمیک در بیماران سوختگی مورد مطالعه قرار گرفته است و چندین مطالعه موردی استفاده از تیمولول موضعی را در زخم های مزمن ارائه کرده اند.
تیمولول یک بتا بلوکر موضعی است که شواهر محدودی دارد مبنی بر اینکه باعث مهاجرت گرانولوسیت ها و اپیتلیال شدن زخم های مزمن میشود که به مداخلات طبیعی زخم پاسخ نمیدهند.
بسته شدن زخم در درمان زخم
بستن اولیه زخم، به معنای کنار هم قرار دادن گوشههای یک زخم تروماتیک یا یک زخم جراحی است. این کار را پس از آماده سازی و انجام مراقبتهای لازم از زخم، به وسیله بخیه زدن انجام میدهند.
این مفهوم، با بسته شدن با تاخیر، متضاد است. در بسته شدن با تاخیر، کنار هم قرار دادن و بخیه زدن زخم، با مدتی تاخیر و به تعویق افتادن روبرو میشود. به بیانی دیگر، زخم به طور عمدی برای مدت زمانی مشخص، باز گذاشته میشود و سپس اقدام به بخیه کردن آن میکنیم. با وجود این که بخیه زدن با تاخیر انجام میشود، ولی این هم شکلی از بستن اولیه زخم است، زیرا در نهایت ما به کمک وسیلهای خارجی، لبههای زخم را به هم نزدیک میکنیم. از این روش مدیریت زخم، در زخمهای ناحیه شکم، زخمهای ناحیه سینه و زخمهای جراحی که در آنان نشانی از عفونت نیست، استفاده میشود. زخمهای مزمن، هرگز نباید به طور کامل بسته شوند اما روش بسته شدن با تاخیر یا پوشاندن زخم، قابل قبول است و برای زخمهای مزمن استفاده میشود.
روش دیگری نیز برای بستن زخمها وجود دارد. در این حالت، زخم به طور عمدی باز گذاشته شده و داخل آن با بافت گرانوله پر میشود و به مرور زمان، بافت بازسازی میشود. در این روش، به هیچ وجه از بخیه استفاده نمیشود. گاهی اوقات، به عنوان روشی کمکی، از درمان زخم به وسیله فشار منفی نیز استفاده میشود.
درمان زخم به وسیله فشار منفی، از طریق کاهش ادم اطراف زخم، تحریک خونرسانی و افزایش میزان تولید بافت گرانوله، باعث افزایش سرعت بهبود زخم میشود. در این تکنیک، زخم با فوم پوشانده شده و بر روی آن، فشاری کنترل شده و کمتر از فشار هوا، وارد میشود. از این روش، برای بهبود زخمهای بزرگ استفاده میشود و تا زمانی که بتوان زخم را بخیه زد، ادامه مییابد. برای درمان زخم فشاری و زخم دیابت نیز از این روش استفاده شده و در حد نسبی پاسخگو بوده است.
پوشاندن زخم در درمان زخم
گرافت نیمه ضخامت و کامل ضخامت، دو نوع گرافت بسیار پر استفاده هستند که در آنان، قسمتی از پوست را از جایی از بدن برداشته و بر روی زخم همان بیمار، پیوند میزنیم. کاربرد گرافتهای پوستی، در جلوگیری از از دست دادن مایعات و الکترولیتها و کاهش تجمع و عفونتهای باکتریایی است. پیوند پوست بخشی از بدن بیمار بر روی زخمی از بدن وی، اتوگراف نامیده میشود. با توجه به اندازه درمی که در گرافت استفاده میشود، به دو نوع کامل ضخامت و یا نیمه ضخامت دسته بندی میشود. گرافت نیمه ضخامت، ضخامتی متغیر از بافت درم را شامل میشود ولی گرافت کامل ضخامت، شامل کل بافت درم میشود. در گرافتهای کامل ضخامت، با استفاده از ضخامت بیشتری از لایه درم، میتوان ویژگیهای طبیعی پوست را حفظ کرد. استفاده از گرافتهای ضخیم، نیاز به بستر زخم قویتری دارد زیرا بافتهای بیشتری در آن ناحیه تشکیل میشوند که باید عروق بیشتری نیز جهت خونرسانی به آن، ایجاد شود. استفاده از گرافت نیمه ضخامت یا کامل ضخامت، به شرایط زخم، جای زخم، اندازه زخم و نیاز آن برای آرایشی زیبایی (برای مثال زخمهای ناحیه صورت یا جاهایی که در معرض دید هستند، نیاز بیشتری به زیبایی دارند) دارد.
پانسمانهای سلولی، نوعی از پانسمان هستند که شامل حداقل یک لایه سلول زنده میباشند. اگر پانسمانهای معمولی جوابگو نبودند و یا به تشخیص متخصصین، برای زخم مورد نظر کافی نبودند، از این نوع پانسمان استفاده میکنیم. بر اساس یک مطالعه، زمانی که سرعت بهبودی و بسته شدن زخمی مزمن، کمتر از حد انتظار (در عرض 4 هفته درمان زخم، باید ناحیه زخمی 55 درصد کم شده باشد) شود، این نوع پانسمان بهترین جایگزین است. پانسمانهای سلولی برای درمان زخمهای مزمن بسیار کاربردیاند زیرا به آنان سلولهای اضافی و فاکتورهای رشد اضافه شده و باعث ایجاد محیطی مناسب برای بهبود زخم میشود. در نهایت، ترمیم سریع زخم باعث کاهش احتمال عفونت آن میشود.

نمونه ای از پانسمان سلولی
درمانهای کمکی
اکسیژن تراپی: هایپرباریک اکسیژن تراپی (HBOT) نوعی درمان کمکی است که در شرایط آزمایشگاهی، تاثیر مثبتی بر روی درمان زخمها داشته است. سلولهای پروژنیتور اندوتلیال، نقش مهمی در بهبودی زخم ایفا میکنند. این سلولها، در ساخت عروق جدید در مناطقی که دچار هیپوکسی شده شرکت میکنند.
از اکسیژن تراپی به عنوان نوعی درمان کمکی در بهبود طیفی گسترده از زخمهای مزمن و حاد استفاده میشود اما با این وجود، کاربرد دقیق آن، هنوز به طور واضح مشخص نیست. بیشتر مطالعاتی که بر روی آن انجام شده، شهودی بوده و آزمایشاتی که صورت گرفته نیز به دلیل تعداد کم فضای نمونه و یا کیفیت پایین برگزاری آزمایش، اعتبار کافی ندارند. به طور کلی، با توجه به بررسیهای انجام شده، میتوان گفت اکسیژن تراپی در درمان برخی زخمها (از جمله زخمهای دیابتی) مفید است اما شواهد کافی برای استفاده روتین از آن، در دست نیست. در مواجه با زخمهای مزمن که به مداخلات و روشهای درمانی معمول جواب ندادهاند، ایسکمیهایی که ساخت مجدد عروق ممکن نیست و نکروز استخوانی که امکان برداشتن آن به کمک جراحی وجود ندارد، از اکسیژن تراپی کمک میگیریم.
اکسیژن تراپی در محفظههای مخصوصی انجام میشود که میتوان وضعیت بیمار را نیز از طریق آن، نظارت کرد. فشار هوای این محفظه، بین 2.5 تا 3 اتمسفر حفظ میشود. برای زخمهایی که به درمانهای معمول جواب نمیدهند، جلساتی به صورت روزانه و به مدت 1.5 تا 2 ساعت برنامه ریزی میشود. این جلسات، 20 تا 40 روز طول میکشند. این روش کمکی، عوارض نامطلوبی همچون تشنج و پنموتراکس نیز دارد.
سایر روشهای درمانی کمکی: تنوع زیادی از تراپیهای مختلف، از قبیل سونوگرافی با فرکانس پایین، تحریک الکتریکی، درمان به شیوههای الکترومغناطیسی و فتوتراپی، برای درمان زخمهای فشاری و یا زخمهای وریدی مزمن بررسی شدهاند که هر کدام نتایج مختلفی را به دنبال داشتهاند.
مدیریت زخم های مختلف
زخمهای حاد
- خراشیدگی ساده، نوعی از زخمهای حاد هستند که با روشهای معمول چون تمیز کردن و سپس بخیه زدن، درمان شده و بسته میشوند.
- خراشیدگیهای پیچیده، نوعی از زخمهای حاد هستند که پیچیدگی بیشتری نسبت به نوع ساده دارند. در این زخمها، لازم است دبریدمان و تمیز کردن زخم را انجام داده و سپس از روشهای پیچیدهتر بخیه زدن برای بستنشان استفاده میکنیم. در این نوع زخمها، احتمال دارد لبههای زخم و یا خراشیدگی، از بین بروند و کار بخیه زدن، سختتر شود. برای رسیدن به نتیجه مطلوب از لحاظ زیبایی و کارایی، ممکن است به انجام برخی تکنیکهای مربوط به زیبایی نیاز داشته باشیم.
- از بین رفتن بخش بزرگی از بافت، نوعی از زخمهای حاد است که در اثر تروماها یا عفونتهایی چون گانگرن به وجود میآید پس از انجام دبریدمان، لازم است زخم با گازهای نسبتاً مرطوب پانسمان شده و یا از فشار منفی بر روی آن استفاده کنیم تا بستر زخم برای استفاده از گرافتهای پوستی، آماده شود.
- سوختگیها، نوعی از زخمهای حاد هستند. درمان این زخمها، به فاکتورهای متعددی از جمله عمق سوختگی و محل آناتومیک آن، بستگی دارد.
- زخمهای پس از جراحی (تمیز، تمیز – آلوده) را به طور معمول با پانسمانی خشک، به همراه چسب، پانسمان میکنند. اگر زخم همچنان خشک بماند، میتوان پس از 48 ساعت، پانسمان اولیه را برداشت.






2 در مورد “درمان زخم”
بسیار عالی بود تشکر👍🏻🌹
خواهش میکنم. ممنون از همراهی شما
دیدگاهها بسته شدهاند.