مقدمهای بر زخم بستر
بدسور یا زخم بستر، نوعی از زخم هستند که بر اثر اعمال فشار بر پوست یا بافتهای نرم به صورت لوکالیزه به وجود میآیند. این نواحی، معمولاً در زیر یک زائده استخوانی قرار دارند (مانند ناحیه ساکروم، پاشنه پا و …) و به همین دلیل، فشار وارده زخم را ایجاد می کند.
در این نوع زخمها، پوست سطحی کمتر آسیب دیده و بیشتر بافتهای عمقی آسیب می بیند. به همین دلیل، با مشاهده نمیتوان عمق آسیب را ارزیابی کرد. زخمها و جراحات مذکور، بیشتر به دلیل بیحرکتی (مانند بیماری که دستور استراحت مطلق دارد) ایجاد میشوند اما آتلهای نامناسب در شکستگیها و سایر دستگاههای پزشکی نیز میتوانند این نوع زخم را ایجاد کنند.
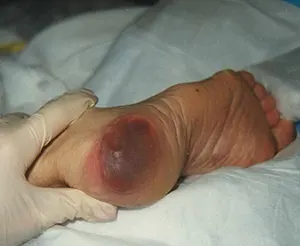
در این عکس تصویری از بدسور در ناحیه پاشنه پا را مشاهده می کنید.
ارزیابی کلینیکی بدسور
برای مراقبت از زخم بستر، در گام اول نیاز است که ارزیابی کلینکی مناسبی از زخم و وضعیت سلامتی کلی بیمار داشته باشیم، عوامل پرخطر را شناسایی کرده و در نهایت بهترین نوع درمان را تعیین کنیم.
نواحی که بدسور در آن ایجاد شده را باید از نظر طول، عرض، عمق، وجود کیستهای سینوسی، بافت نکروز شده و شواهد التیام از جمله بافت گرانوله، بررسی کنیم. یکی از اولین علائم ایجاد زخم بستر و تغییرات بافتی، درد است. در این بیماران، لازم است یک ارزیابی با جزئیات از نحوه درد داشته باشیم تا به تشخیص بهتر، کمک کند.
در زخم بستر، همیشه باید احتمال ایجاد عفونت را در نظر گرفت. حتی ممکن است علائم واضحی چون تب و افزایش تعداد گلبولهای سفید نیز وجود نداشته باشند، ولی همچنان بایستی به عفونت مشکوک شد. عفونت در این زخمها با درگیر کردن بافت نرم به صورت موضعی شروع میشود. اطراف بافت گرم، قرمز میشود، تندرنس موضعی به وجود میآید، ترشحات چرکی و بوی نامتبوع نیز مشاهده میشود. گاهی اوقات این علائم وجود ندارند و تنها علامتی که میتوان عفونت را با آن تشخیص داد، تاخیر در بهبود زخم است.
زخم بستر میتواند مخزنی برای عوامل میکروبی خطرناک و مقاومی چون استافیلوکوکوس اورئوس (Staphylococcus aureus) مقاوم به متی سیلین، انتروکوکهای (Enterococci) مقاوم به ونکومایسین، باسیلهای گرم منفی مقاوم به آنتی بیوتیک و … اشاره کرد. در صورت عفونی شدن این زخمها، ریسک انتشار عفونت به سایر بیماران نیز افزایش مییابد و آنان را نیز در معرض خطر قرار میدهد.
مراقبتهای عمومی از زخم فشاری
مراقبت عمومی کامل و جامع از بیماری که دچار زخم بستر یا بدسور شده است، باید شامل نکات زیر باشد:
- کاهش یا از بین بردن عوامل تاثیرگذار بر روی زخم از طریق توزیع مناسب فشار با استفاده از پوزیشندهی مناسب و سطوح حفاظتی مناسب
- مراقبت موضعی مناسب از زخم، که ممکن است شامل دبریدمان زخم در بیمارانی که دچار بافت نکروتیک شدهاند باشد.
- استفاده از درمانهای کمکی چون فشار منفی
- نظارت و ثبت روند درمانی و پیشرفت زخم در بیمار
- ارائه مراقبتهای روانی اجتماعی
تاثیرگذاری زخم فشاری بر جنبه روانی اجتماعی، بیشتر اوقات نادیده گرفته میشود و تاثیر دقیق آن، بررسی نمیشود.این بیماران، از درد بسیار زیاد و نبود کنترل کافی بر روی زندگیشان رنج میبرند. مراقبت از زخم بستر، باعث میشود که روتین معمول زندگیشان بهم بخورد و بیماران حس منفی در رابطه با خودشان و وضعیت بدنیشان پیدا خواهند کرد. این مسائل در نهایت همگی دست به دست هم میدهد و تغییراتی منفی در سبک زندگی از جمله دور شدن از اجتماع، افسردگی و کاهش کیفیت زندگی را ایجاد خواهند نمود.
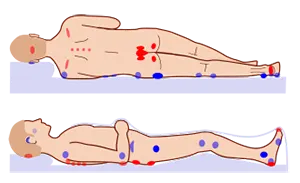
نواحی که در عکس مشاهده میکنید بیشتر در معرض بدسور هستند
کنترل درد در بدسور
زخمهای فشاری میتوانند بسیار دردناک باشند. به همین دلیل، باید از روشهای تسکینی مناسب استفاده نمود. باید به عوامل موضعی که باعث بدتر شدن درد میشوند، از جمله ایسکمی، عفونت و از بین رفتن پوست اطراف زخم، بیشتر توجه کرد.
درد، نوع و مدت زمان آن باید بررسی و ثبت شود. نوع و مدت زمان درد، در تعیین روشی مناسب برای رفع آن تاثیر گذار هستند. بیمار ممکن است درد خود را دردی متناوب توصیف کند که فقط در زمان انجام فرآیندهایی چون دبریدمان ایجاد میشود. یا درد میتواند چرخهای باشد و فقط در زمان فرآیندهایی چون تعویض پانسمان رخ دهد. در نهایت، میتواند دردی مداوم باشد که بدون قطع شدن، باعث رنج بیمار میشود.
اگر درد خفیف باشد، میتوانیم از داروهای خوراکی غیر مخدر استفاده کنیم. در دردهای متوسط تا شدید نیز مجبور به استفاده از مسکنهای مخدری میشویم.
برای کاهش درد زخم بدسور به صورت موضعی، میتوان از لیدوکائین استفاده کرد. البته شواهد کلینیکی چندان قوی وجود ندارد که تاثیرگذاری مفید این دارو را اثبات کنند. از طرفی دیگر، میتوان از مورفین به صورت موضعی استفاده کرد. در مورد این دارو، تعدادی بررسی کلینیکی در سطح کوچک صورت میگیرد و تا حدودی پاسخگو میباشد. نوعی از پانسمانها نیز هستند که حاوی ایبوپروفن میباشند. در صورت در دسترس بودن، این پانسمانها نیز میتوانند مفید واقع شوند. بیشتر بیمارانی که از زخم بستر عمیق رنج میبرند، نیازمند روشهای سیستمیک کاهش درد هستند و پاسخ چندانی به روشهای موضعی نمیدهند.
اگر روشهای مراقبت و پانسمان از زخم باعث ایجاد درد شدیدی میشوند، ممکن است نیاز داشته باشد از روش دیگری استفاده کنیم. باید کنترل درد و روشهای تسکینی، نسبت به دبریدمان و پانسمان در اولویت قرار بگیرند و قبل از شروع این دو فرآیند، حتماً مراقب سطح درد بیمار باشیم. اگر زخم به دبریدمان گسترده نیاز دارد، بیمار را باید به اتاق عمل بفرستیم و از روشهای مختلف بیهوشی استفاده کنیم و سپس اقدام به شروع دبریدمان بکنیم.
درمان عفونتها
در انواع زخم فشاری باز، کلنیهای باکتریها وجود دارند اما فقط عفونتهایی که از نظر کلینیکی تایید شوند نیاز به کشت و سپس درمان آنتی بیوتیکی دارند. وجود برخی عوامل تولید شده توسط باکتریها از قبیل بیوفیلم باکتریایی (Bacterial Biofilm) میتواند نشان دهنده اختلال در روند ترمیم زخم باشد. بیمارانی که زخم عمیق دارتد، باید از نظر خطر ابتلا به استئومیلیت نیز بررسی شوند.
تغذیه مناسب در بیماران زخم بستر
تغذیه در بیمارانی که بدسور پیشرفته دارند، از اهمیت زیادی برخوردار است. این افراد باید دریافت پروتئین و کالری مناسبی داشته باشند.
- متخصص تغذیه باید وضعیت تغذیهای این افراد را بررسی کند. در ارزیابی تغذیه این بیماران، حتماً عواملی چون دریافت پروتئین و کالری، وضعیت هیدراتاسیون، آلبومین سرم و تعداد سلولهای لنفوسیت باید بررسی شود.
- اگر بیمار قادر به مصرف مواد مغذی از طریق خوراکی نیست، باید از سایر روشها از جمله TPN استفاده شود. بر اساس برخی مطالعات، دریافت حداقل 30 کیلوکالری به صورت Per KG و 1.25 تا 1.5 گرم پروتئین به صورت Per KG در این بیماران، سرعت بهبود زخم را تقویت میکند.
توزیع فشار و پوزیشن دهی مناسب در زخم بستر
در تمامی بیمارانی که دچار زخم فشاری هستند، باید پوزیشن دهی مناسب را رعایت کنیم و فشار را از روی بافتهای مختلف برداریم. ایجاد هر گونه زخم جدید، نشان دهنده ناکارآمدی و مناسب نبودن پوزیشن میباشد و باید روشهای پوزیشن دهی از ابتدا مرور و بررسی شوند.
مشخص نیست که تغییر پوزیشن در سرعت بهبودی نیز اثر دارد یا خیر. اما در هر صورت، کاهش فشار بر روی زخم بسیار موثر بوده است و باید حتماً مورد توجه قرار بگیرد. سطوحی که حالت حمایتی داشته است و فشار را به طرز مناسب توزیع میکنند نیز در این بیماران بسیار مفید بوده است و فشار بر روی بافتهای نرم را کاهش میدهد.
بر اساس مطالعات محدودی که صورت گرفته است، به طور دقیق مشخص نیست که تشکهای مواج در بهبودی برتری زیادی نسبت به تشکهای معمولی دارند یا خیر. استفاده از آنان، قطعا هزینههای درمان را نیز افزایش میدهد ولی بر اساس ویژگیهایی که در این تشکها وجود دارد، میتوان آنان را سودمند نامید و بهتر است به جای تشکهای معمولی، از این نوع تشک استفاده شود.

تشک مواج
پیشگیری از عفونی شدن زخم بستر
در زخم بستر، احتمال خیس شدن زخم با ادرار و یا مدفوع خود بیمار وجود دارد. این عوامل، میتوانند در روند بهبودی زخم اختلال ایجاد کنند. معمولاً از سوندهای ادراری و یا روشهای دفعی خاص استفاده میشود تا از این عارضه دوری شود.
میتوان از کولوستومی نیز استفاده کرد که مدفوع را از طریقی غیر از مقعد دفع نمود. متاسفانه در بیماران سالمند، به دلیل مشکلات زمینهای، جراحی کولوستومی سخت میباشد و معمولاً توصیه نمیشود.
نکاتی در رابطه با پانسمان زخم فشاری
پانسمان زخم بدسور باید با رعایت کامل اصول پانسمان زخم باشد و باید از دبریدمان بافتهای مرده و همچنین پانسمان مناسب جهت بهبود روند ترمیم زخم، استفاده کرد.
- زخم فشاری مرحله 1 نیاز به پانسمانی ساده برای محافظت دارد.
- زخم مرحله 2 نیاز به مقدار کمی دبریدمان داشته است و پانسمان نیز باید حالتی مرطوب داشته باشد.
- در مراحل 3 و 4، نیاز به دبریدمان گسترده و همچنین اقداماتی برای درمان عفونت داریم. برای پوشاندن زخم، حتی ممکن است گرافت پوستی و سایر روشهای مشابه نیز استفاده شود.
پایش و مانیتورینگ بیماران زخم فشاری
لازم است پرستار اهداف مناسبی برای درمان و مراقبت از بیماران مبتلا به زخم بستر در نظر گرفته باشد و درمان زخم، افزایش کیفیت زندگی، روشهای مناسب مراقبت و … را مدنظر قرار دهد.
اگر مراقبتهای کافی و اصولی صورت بگیرد، بیشتر زخمهای بدسور در مدت زمان مورد انتظار، بهبود مییابند. بر اساس مطالعات صورت گرفته، 70 درصد از بیمارانی که در مرحله 2 زخم فشاری قرار دارند، 50 درصد از بیمارانی که در مرحله 3 قرار دارند و 40 درصد از بیمارانی که در مرحله 4 قرار دارند، با مراقبتهای اصولی و مناسب، توانستند ظرف مدت 6 ماه بهبود یافته و به زندگی باز گردند. ظرف مدت دو سال نیز 77 درصد بیمارانی که در محله 4 این زخم قرار داشتند، به بهبودی دست یافتند.
عوامل زیر در زخم فشاری باید به صورت روزانه بررسی و ثبت شود:
- ارزیابی وضعیت زخم
- وضعیت پانسمان (در صورت وجود)
- وضعیت بافت اطراف زخم
- وجود درد و روشهای تسکینی و کنترل درد
- وجود عوارض مختلف، از قبیل عفونت
شیوع و مرگ و میر بدسور
بیمارانی که دچار زخم بستر میشوند، تقریباً دو یا سه برابر افرادی که دچار این عارضه نمیشوند، احتمال مرگ دارند. البته، بیمارانی که درگیر این عارضه میشوند، معمولاً مشکلات دیگری دارند و که احتمال مرگ و میر را در آنان تقویت میکند. اگر این مشکلات و بیماریها رفع و یا به خوبی کنترل شوند، زخم بستر نمیتواند به تنهایی عامل مرگ و میر باشد و احتمال ضعیفی دارد که باعث مرگ افراد مبتلا شود.






2 در مورد “زخم بستر و مراقبت های پرستاری آن”
عالی بود ممنون
ممنون از حضور شما
دیدگاهها بسته شدهاند.